|
0 Comments
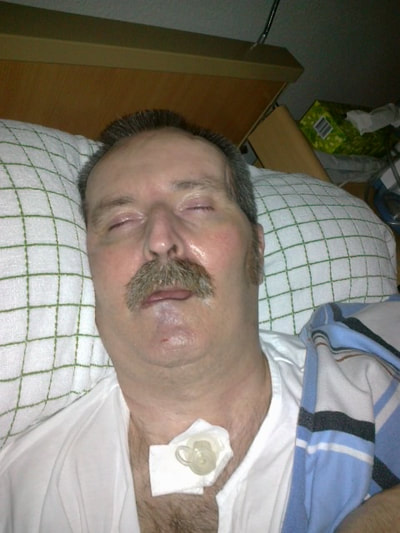
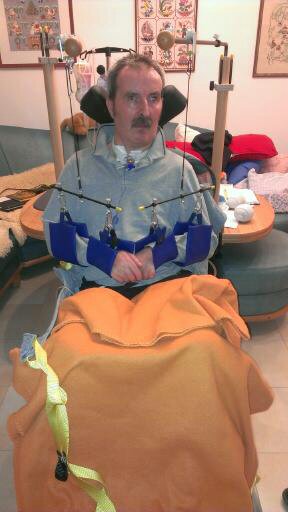
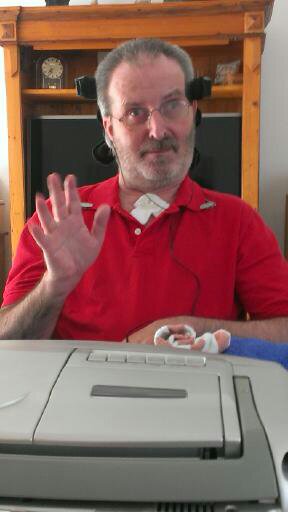
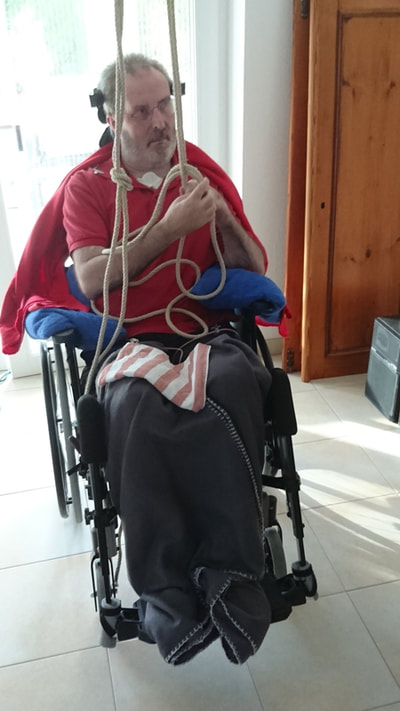
Wir haben uns entschlossen, doch mehr Bildmaterial im Blog zu veröffentlichen. Manchmal sprechen Bilder eine deutlichere Sprache, gerade was die Entwicklung und die Fortschritte betrifft.
Hier eine kleine Auswahl - vom Wachkoma bzw. Apallischen Syndrom bis hin zum "Beidhändig-Knoten-Üben" oder PC-Solitaire-Spielen. Der letzte Eintrag ist schon ne Weile her... und es hat sich vieles verändert, auch wenn es nichts Sichtbares ist.
Inzwischen sind es 5 Jahre seit dem Unfall. Vier Jahre Pflege zu Hause. Mit Höhen und Tiefen. Ein Hoch ist definitiv die Tagespflege. Ein Tief, dass oft das Auto streikte und es gar nicht möglich war, ihn dorthin zu bringen. Ein HOCH: Unser Hund hat sich in unser aller Herz geschlichen und bringt uns Freude, Lebendigkeit und auch Entspannung. Ein Tief: Jeder Atemwegsinfekt bei Toni weckt die Sorgen, die nie allzuweit weg sind und nie wirklich tief schlafen. Ein HOCH: Tonis Ausdauer sowohl bei körperlichen als auch bei geistig fordernden Dingen (Arm/Bein-Trainer oder Solitär am PC oder Rommée mit uns) nimmt zu. Ein weiteres HOCH: Eine Fach-Pflegekraft unterstützt Mama einmal pro Woche für 6 Stunden. In dieser Zeit kann sie mal raus (Friseur- oder andere Termine wahrnehmen, einfach kurz mit dem Hund raus, etc...) Ein Tief: So langsam sinkt unsere Belastbarkeit trotzdem immer weiter unter Null. Das ist auf Dauer beängstigend. Ein Hoch: Möglicherweise durch den Kontakt mit den anderen Tagespflege-Genießenden und deren Betreuern in einer für Toni fremden Umgebung hat er mehr Kommunikationsbereitschaft. Oft spricht er nun in ganzen Sätzen (unaufgefordert). Noch ein Hoch: Immer öfter wünscht er Mama "Gesundheit" wenn sie niesen musste. Bei manchen Telefongesprächen, die er am Lautsprecher mithören kann, hatte ich den Eindruck, dass auch sein Mitgefühl wieder zurückkommt. Ein Tief: Die Erkenntnis: wir wissen uns so komplett aus unserem (Vor-Unfall-)Leben herauskatapultiert und nach langem Hadern akzeptieren wir nun, dass es auch für uns kein Zurück mehr gibt. Das klingt sicher paradox. Ist doch seit 5 Jahren nichts mehr wie vorher. Das ist ja nun keine "große Überraschung". Nein, eigentlich nicht. Doch innerlich haben wir gerade um Weihnachten herum viel zu verarbeiten gehabt. Eine andere Angehörige eines Tracheostoma-Patienten berichtete am Telefon, wie sich ihr Bekanntenkreis verändert/verkleinert hat, weil es manche vielleicht einfach nicht mehr hören können. Das ist einfach DER Punkt, der es so schwer macht, das "alte Leben" weiterzuführen: Das Tracheostoma, die Trachealkanüle oder eben der Platzhalter! Die ständige Angst und (bei der Pflege zu Hause) die Verantwortung dafür, dass der Patient weiteratmen kann... weil sonst... Alles andere wird mit der Zeit "normal", man kann lernen damit umzugehen. Aber wie gesagt, auch die Dame, die sich mit meiner Mutter ausgetauscht hat, weil sie vom Bundesverband der Schädel-und-Hirn-Patienten in Not e.V. an Mama verwiesen wurde, hat vor allem damit zu kämpfen. Das Trachestoma katapultiert uns Angehörige ins Off. Die ständige Alarmbereitschaft zehrt an den Kräften. Obwohl es uns in "unserer Welt" rund um Toni soweit gut geht, kommt eben bei mir persönlich noch die Arbeitsanforderung hinzu. Ein Spagat zwischen Arbeit und Pflege, den ich demnächst hoffentlich etwas entkrampfen kann. Wenn alles klappt, kann ich bei der Arbeit reduzieren, Mama bei der Pflege mehr unterstützen und etwas Luft für mich selbst haben. Trotzdem schmerzt gerade zu Familien-Festen wie z.B. Weihnachten oder Geburtstagen das Bewusstsein, wie sehr auch wir verändert wurden. Dabei geht es nicht darum, uns halt mal zusammenzureißen und einfach mal gesellig sein zu WOLLEN. Es ist schlicht eine Frage der Energie. Und sämtliche Energie brauchen wir inzwischen, um den Alltag zu bewältigen. Vielleicht haben wir zu lange funktioniert. Wir haben erst jetzt verstanden, dass unsere Erwartung an uns selbst völlig unerfüllbar ist. Ich dachte immer, mir ist es möglich, wieder "normal" zu werden - im Sinne von: ganz einfach wieder als Tante oder Freundin am Leben anderer teilnehmen zu können, ohne dabei ständig Trauer und Verlust zu spüren, die ich nicht verarbeiten kann, weil dafür keine Energie bleibt. Um so wichtiger, sich mit anderen Betroffenen und Angehörigen auszutauschen. Damit sich Angehörige nicht im Off isoliert fühlen, sondern wissen: sie sind nicht allein! Nächste Woche trifft sich erneut die Selbsthilfegruppe Tracheostoma.
Zum dritten Mal werde ich nicht dabei sein. Einerseits bin ich unglaublich neugierig und würde gern direkt die neuen Gesichter und Geschichten hören. Andererseits ist es für mich nicht möglich, mich so weit zurückzunehmen um ganz offen andere Schicksale mitzutragen. Doch mir geht das einfach zu nah. Noch immer habe ich persönlich an meiner Situation zu knabbern, würde lieber selbst sagen, wie schlimm ich es manchmal empfinde. Dabei ist das nicht angebracht, da es mittlerweile immer wieder neu-betroffene Familien gibt, die wirklich Hilfe brauchen, gehört und verstanden werden müssen. Tatsächlich melden sich immer mal wieder Betroffene oder Angehörige bei meiner Mutter und die meisten sind wirklich erleichtert. Es wird nicht alles automatisch besser dadurch. Aber es ist enorm wichtig, sich verstanden zu wissen, die eigene Situation und die Belastung mal loswerden zu können. Tipps zu erhalten oder einfach zu sehen, wo andere stehen oder sich weiterentwickeln. Das kann Hoffnung geben, selbst vielleicht auch mit der Zeit Fortschritte zu machen. Es sind so unterschiedliche Fälle, die alle eine Trachealkanüle haben oder hatten. Nicht immer kommt - so wie bei Toni - ein Tracheostoma mit einem Schädel-Hirn-Trauma in Kombination. Und manche Schädel-Hirn-Patienten haben gar kein Problem mit dem Tracheostoma, sondern können relativ zeitnah dekanüliert (also von der Kanüle wieder entwöhnt) werden. Aber auch bei Angehörigen von Schädel-Hirn-Patienten treten praktische Fragen auf, bei denen Mama aus eigener Erfahrung mit Rat zur Seite stehen kann. Schon dreimal kamen Familien zu Besuch, bei denen das Ende der Reha und damit die Frage der Unterbringung in einer Einrichtung oder aber eine Pflege in den eigenen vier Wänden im Raum stand. Es zu sehen und ganz einfach alle Fragen stellen zu können, die sich bei der Pflege zuhause stellen, führte meist zu Klarheit bei den Besuchern. Mich freut das immer, denn oft spürt man den Wandel in der Stimmung der Besucher. Wie es "leichter" wird und Entscheidungen sich herauskristallisieren. Überhaupt finde ich das wirklich fantastisch, dass es Mama möglich ist, auf diesem Weg zu helfen. <<2014>>
Flexibel sein, sich an Neues anzupassen - das war sehr spannend und herausfordernd im März 2014. Nachfolgend wieder mal ein Blick zurück durch die Notizen von damals: Toni hat den „Ausflug“, den Arzt-Besuch, gut gemeistert. Er hat eine andere Art von Kanüle bekommen. Gefenstert, mit ebenfalls gefensterter Innenkanüle und Sprechventil. Er kann nun also wieder bzw. immer stimmhaft husten, schmecken und riechen. Scheinbar ist da was (Muskelzuckungen) im Kehlkopf, weshalb er voraussichtlich von dieser Kanüle dauerhaft nicht loskommt. Wie ich das finde, weiß ich nicht. Nach der Arbeit bin ich gleich hin und traf die Pflegekraft nicht mehr bei Mama und Toni an. Ich habe dann echt `ne Weile gebraucht, bis ich mich an die neue Optik und die Geräusche gewöhnt hatte. Toni entspannte sich nach einiger Zeit auch, hat eine gute Sauerstoffsättigung und einen ruhigen Puls gehabt. Nachdem Mama sich dann in einem Kabel verheddert & auf den Boden gelegt hat, blieb ich nicht mehr so lang. Drei Tage später: Es ist seit Freitag so viel anders bei Toni. Die Geräusche beim Atmen. Beim Schlucken mal was wie „Njamnjamnjam“. Das Husten – für mich ist das noch unklar, was das „normale Brummeln“ ist und wann er abgesaugt werden muss. Ich fragte Toni, ob er sich schon selbst an die andere Kanüle gewöhnt hat. Nein, meinte er kopfschüttelnd. Aber sonst hat sich enorm viel verändert: Er dreht und hebt den Kopf viel mehr und besser. Er hat viele Muskelzuckungen in den Beinen, als wolle er die Stützen des Rollstuhls mit den Füßen umbiegen. Eines Abends bauten wir sogar den „Helparm“ auf und da machte er mit und hat sich danach im Rollstuhl vom Rumpf her bewegt. Ich war gestern extrem angespannt. Ich bin das noch überhaupt nicht gewöhnt und erschrecke bei jedem Ton und jeder plötzlich von ihm ausgeführten Bewegung. Am Freitag hustete Toni beim Ins-Bett-Bringen sehr viel und auf einmal schießt er Mama beim Husten Sekret und das Ventil um die Ohren! Nachts hatte er erbrochen. Ich blieb von 10.45 bis 16.30. Wir haben viel gelacht. Toni hat imitiert, wie ich mit den Schultern zucke und auch eine Hasen-Wackel-Schnute nachgemacht! Voll cool! Und schließlich 16.04.2014: Toni macht große Fortschritte. Die Nächte sind in letzter Zeit meist gut. Er kann gut abhusten und hat dann auch mal für `ne Zeit seine Ruhe. Der verbesserte Schlaf führt auch dazu, dass er mehr kommuniziert, wenn er wach ist. Er lacht mit, winkt, macht Grimassen nach. Die rechte Hand kann so viel! Den Kopf hält er häufig selbst. Gestern hat er so ein Rhythmus-Ei in die Finger genommen und geschüttelt. Heute wieder, mehrmals auf Aufforderung. Das mit dem Stehtrainer freut ihn mega! Da hatte er einen ganz tollen Gesichtsausdruck, selbst wenn er das noch nicht lange kann und vom Oberkörper her nicht ganz aufgerichtet ist! Ich bin froh, dass er offenbar so entspannt ist, wenn ich da bin. Er ist dann relaxter beim Baden oder auch sonst! Mama ist das aufgefallen. Heut haben wir zusammen Zeitung gelesen. Er hält dann mit er rechten Hand einen Teil. Wenn er noch was hören oder schauen will, hält er fest, sonst bedeutet er mit der Hand ein Umblättern an. Da ist er ganz interessiert! Vor zwei Jahren also gewöhnte ich mich langsam daran, dass die Wachkoma-Stille und Reglosigkeit vorbei ist. Ich kann mich aber noch gut erinnern, wie alarmiert ich bei jedem ungewöhnlichen Geräusch war. Und das obwohl ich doch so auf Fortschritte und Verbesserung gehofft hatte. Sich an veränderte Umstände zu gewöhnen dauert eben eine Zeit. 2013-2014<<
Wie geht das denn nun eigentlich genau mit dem Absaugen bei einer Trachealkanüle?!? Also: Wer nicht husten kann, der hat verirrten Speichel oder Sekret in den Atemwegen oder der Lunge und kriegt das dort nicht mehr weg. Es sollte da aber weg, damit das Atmen nicht anstrengt und bevor es schlimmstenfalls zu einer Lungenentzündung kommt. Wir hören am Atemgeräusch und merken auch an der Sauerstoffsättigung, wie es mit der „Atemwegs-Freiheit“ bei Toni steht. Ein Absauggerät funktioniert so ähnlich wie ein Staubsauger. Vorne auf den Schlauch wird jedes Mal ein neuer steriler Katheter gesteckt. Es gibt unterschiedliche Absaugkatheter. Wir hatten zum Schluss eine ganz dünne Variante mit speziellem Ende. Der Schlauch saugt das „Material“ in einen Auffangbehälter. Nach einem Absaug-Vorgang wird kurz Wasser nachgesaugt, um den Schlauch zu spülen. Der sterile Katheter wird in den Atemweg eingeführt und das störende Flüssige rausgesaugt. Die Katheter sind ca. 45 cm lang. Damit man dabei nicht zu tief oder bis in die Lunge kommt, muss man unbedingt wissen, wie lange die Kanüle ist. Erst als wir einmal mit der Logopädin zusammen eine Kanüle angeschaut haben und damit den Vorgang beim Entblocken durchgesprochen haben, wurde mir das alles so richtig klar. Alles mal „trocken“ zu sehen, also auf dem Tisch und in den Händen statt zum Großteil in Tonis Hals steckend, machte es für mich viel besser begreiflich. Überwiegend logische Sachlichkeit und weniger Emotion, das war hilfreich. Der Absaugvorgang kann unterschiedlich lang dauern. Es gibt ein Ventil, das es ermöglicht, den Katheter ohne Saug-Leistung einzuführen, damit in dieser Zeit keine Atemluft weggesaugt wird, die der Patient einatmet. Ist die richtige Stelle kurz unter dem Kanülen-Ende erreicht, kann mit dem Daumen das Ventil geschlossen werden und das Absaugen beginnt. Zwirbelt man dabei den Katheter leicht und zieht ihn gleichmäßig langsam heraus, erwischt man alles was drinhängt. Wer absaugt muss ganz einfach wissen, wie lang so eine Kanüle eigentlich ist und welchen Katheter man gerade benutzt. Wie tief kann man den Katheter einführen? Saugt sich das Katheter-Ende am Gewebe fest und verletzt es dabei möglicherweise die Luftröhre? Es gibt Katheter, die speziell entwickelt wurden, um Verletzungen zu vermeiden. Man kann nicht einfach mit jedem x-beliebigen Katheter bis zum Anschlag in der Lunge herumstochern. Manchmal reizt das Absaugen auch zum Husten. Toni kann dann kräftig und in hohem Bogen abhusten. Ja, es ist nicht sehr appetitlich. Trotzdem machen wir Witze darüber, wenn er dabei uns, den Schrank oder einen Vorhang erwischt. Immer noch besser als „Iieh!“ zu quicken, wegzurennen und damit seine Gefühle zu verletzen, oder? Unsere Erfahrung führt mich zu folgender Erkenntnis: Insbesondere bei Schädel-Hirn-Patienten sind Routine und bekannte Ablaufe extrem wichtig. Die Handgriffe bei der Pflege im Allgemeinen und beim Absaugen im Speziellen, nachvollziehbar immer auf dieselbe Weise durchzuführen, sorgt für Entspannung beim Patienten und ermöglicht auch eine Förderung. Weil ihm klar ist, was nacheinander folgt, bleibt er entspannt, kann er sich vorbereiten – und in Tonis Fall auch mit der Zeit selber mithelfen. Zugegeben, das ist nicht neu - aber wenn man sieht, welche Fortschritte Toni damit gemacht hat, wünsche ich mir, dass bei allen anderen Patienten dies ebenfalls beherzigt wird. Das ist jetzt die Absaug-Beschreibung bei meinem Vater. Es gibt natürlich Tracheotomierte, die sich selbst absaugen (können). Nur habe ich die dabei nicht persönlich beobachtet. Ich gehe davon aus, dass es ganz ähnlich funktioniert. Sonst korrigiert mich bitte, wenn ich falsch liege! :-) 2013<<
Während der langen Phase, in der Toni in verschiedenen Einrichtungen untergebracht ist, bis wir ihn eines Tages nach Hause holen können, beobachte ich viele Pflegekräfte bei ihrer Arbeit mit ihm. So kann ich mir ausmalen, was auf uns zukommen wird und wie man das überhaupt macht. Anfangs finde ich allein den Gedanken an ein Tracheostoma extrem erschreckend und kann beim Absaugen kaum hinsehen. Irgendwann realisiere ich, wie wichtig das ist, weil er besser und leichter atmen kann, wenn störendes Sekret entfernt wird. In der Rehaklinik lernt Mama viel über die Pflege und was dabei zu beachten ist. Darunter auch den richtigen Umgang mit dem Absauggerät. Es ist April 2013, ihr sehnlichster Wunsch ist, Toni möge von der Trachealkanüle entwöhnt werden, damit sie ihn nach Hause nehmen kann. Leider erfüllt sich der Wunsch nicht so schnell wie erhofft und wir müssen uns an den Gedanken gewöhnen, ihn mitsamt dem Tracheostoma und Kanüle daheim zu pflegen. Also konzentriert Mama sich darauf, was ihr erklärt und gezeigt worden war und spricht dabei laut aus, welche Handlungen sie nach und nach ausführt. So ist Toni stets informiert, sie fühlt sich sicher und auch ich lerne so nebenbei, das Hinschauen aushalten zu können und Neugier zu entwickeln. Allerdings beobachte ich im Lauf der Monate bei den unterschiedlichen Pflegekräften zum Teil große Abweichung von dem Ablauf, der Mama gezeigt worden war. Das verunsichert mich. Wieso halten sich nicht alle daran? Mich stört extrem, dass es offenbar keine Richtlinien für den korrekten Umgang gibt und dass so viel Halbwissen dabei einfach in Kauf genommen wird. Man kann da durchaus viel falsch machen. Wieso gibt es keine verpflichtende Teilnahme an einem jährlichen Workshop oder Kurs, in dem Intensiv-Pflegekräfte sich über Trachealkanülen-Management weiterbilden können? Stattdessen bin ich als Angehörige in einer blöden Situation. Entweder führe ich mit jeder Pflegekraft eine Diskussion über das Absaugen, weil mir das Wohl meines Vaters wichtig ist. Schließlich kenne ich die Bandbreite seiner Reaktion beim Absaugen schon seit Monaten. Oder ich ignoriere alles, was ich gelernt und beobachtet habe und glaube Pflegekraft X, die mir sagt, es sei normal. Selbst wenn sie/er diesen Patienten erst seit wenigen Stunden kennt. Blöd ist die Situation deswegen, weil wir ja auf Hilfe angewiesen sind. Allein ist das kaum zu schaffen. Aber – und das frage ich mit Nachdruck – muss man dafür in Kauf nehmen, dass der Intensivpatient unter der Pflege leidet? Er kann sich nicht mitteilen, kann nicht „Au, lassen Sie das bitte!“ rufen. Wenn wir auch sonst nicht viel wissen: nach 13 Monaten in unterschiedlichen Kliniken oder Einrichtungen und den vielen Lebensjahren davor, sehen oder spüren wir sehr deutlich, ob er entspannt ist oder leidet! Manchmal wünschte ich mir, etwas mehr Ohr für die Angehörigen von Wachkomapatienten. Wir sind keine Experten für Intensivpflege. Aber wir sind Experten für diesen einen, speziellen Patienten! <<2013-2014
Ohne Luft kein Leben! Lebensnotwendig ist also eine angstfreie Versorgung mit Atemluft. Da ich das so wichtig finde, versuche ich mal, alles was ich in diesem Komplex Tracheostoma als bedeutend begreife, möglichst verständlich zusammenzufassen. Zahllose Wege führen nach Rom – oder zu einem Tracheostoma! Sei das Kehlkopfkrebs, Hirnblutung, Schädel-Hirn-Trauma, Verletzung der Nerven im Rachenbereich, ... Das Schlucken ist ein überaus komplizierter Vorgang, den wir unversehrten Menschen im Reflex durchführen. Doch weil da so viele Dinge gleichzeitig und ineinandergreifend ablaufen, kann schon ein einziger Funktionsausfall in einem winzigen Teilbereich dazu führen, dass der ganze Vorgang nicht mehr zuverlässig funktioniert. In Tonis Fall ist die Crux eine Einblutung im Stammhirn genau in dem Bereich, der für das Schlucken zuständig ist. Dadurch ist sein Schluckreflex ausgeschaltet und gleichzeitig wird eine vermehrte Speichelproduktion angeregt. Super, warum einfach wenn es auch kompliziert geht! ;-) Durch das Tracheostoma (den künstlichen Zugang zur Luftröhre durch den Hals) und eine geblockte Trachealkanüle (mit einem kleinen Ballon, dem "Cuff"), sollte der Speichel nicht einfach runter in die Lunge fließen. Das nennt sich Aspiration (wenn etwas Anderes als Luft in der Lunge landet) und kann gefährlich werden. Und zwar genau dann, wenn die Person nicht husten kann. Wir alle verschlucken uns ja ab und zu und husten dann heftig. Damit wird die Lunge davon befreit und es kommt in der Regel nicht zu einer Lungenentzündung. Durch die geblockte Kanüle ist der Atemweg verkürzt. Kanüle in der Luftröhre (also Hals) – Lunge / Lunge – Hals. Ich atme hingegen durch Mund oder Nase – Rachen – Kehlkopf – Luftröhre – Lunge und zurück. Damit man sich das genauer vorstellen kann, habe ich am 31.12.15 eine Bilder-Reihe mit Skizze und Sitz der Kanüle veröffentlicht. Wer mag, kann sich das da nochmals genauer anschauen, um den Unterschied zu verstehen. Wie dort auch zu sehen ist, hatte Toni verschiedene Aufsätze für den außenliegenden Kanülenausgang. Entweder mit Befeuchtungsvlies vorne drin, das ist die sogenannte „feuchte Nase“. Dort atmet man über diesen Aufsatz ein und aus. Das Vlies nimmt einen Teil der Atemfeuchtigkeit auf und gibt es beim Einatmen wieder ab. So wird ein übermäßiges Austrocknen der Atemwege verhindert. Beim Sprechventil ist nur der Einatem über die Kanüle möglich. Der Ausatem wird durch eine Klappe am Entweichen durch die Kanüle gehindert und geht dann über die oberen Atemwege durch Kehlkopf, Rachen und Mund hinaus. Nur durch vorbeiströmende Luft können im Kehlkopf Töne gebildet werden, daher also der Name Sprechventil. Egal welcher Aufsatz drauf ist, ein richtiger Husten ist damit nicht möglich. Also funktioniert die Lungenreinigung nicht so zuverlässig, wie nötig. Weil es nur den kurzen, direkten Weg zum Luftholen gibt und keine Möglichkeit besteht, irgendwie auszuweichen, ist es lebensnotwendig, die Kanüle stets frei zu halten. Dazu wird ein Absauggerät mit passenden Absaugkathetern benötigt. Beatmungspatienten oder diejenigen Patienten mit Trachealkanüle, denen es nicht möglich ist, sich selbst abzusaugen, sind deshalb auf 24-h-Pflege/Intensiv-Pflege angewiesen. <<2014
So ein Schlucktraining ist ziemlich komplex. Irgendwann 2014 erzählte mir Mama, dass Toni von seiner Logopädin Gesichtsgymnastik aufgetragen wurde. Vermutlich zum Muskeln reaktivieren, aufwecken, gezielt benutzen. Wie und warum auch immer: es ist eine ideale Gelegenheit für mich, mit Toni Blödsinn zu machen! Ich bringe mich auf Höhe seines Gesichtes, ziehe die Augenbrauen hoch und er macht es nach. Dann wird die Nase gerümpft oder gekräuselt – erst ich, dann er. Breites Grinsen, Augenbrauen zusammenschieben und dadurch ganz finster und böse wirken, Zunge rausstrecken… Immer mal wieder machen wir das. Manchmal schaut er einfach rüber, nimmt genau wahr, was wir in dem Moment tun. Fange ich da seinen Blick auf, ist er „voll da“. Ich zieh eine Grimasse und er grinst. Manchmal ist das während Mama und ich essen. Und ja, manchmal habe ich dann so „pantomiert“ als wäre das Essen überhaupt nicht lecker – natürlich nur, wenn Mama gerade nicht im Raum war! Vielleicht auch nur bei den Speisen, die er immer so gern mochte. Es ist schon gemein, da zu sitzen und Pfannkuchen zu essen (oder sonstigen Kuchen) und dabei von ihm beobachtet zu werden, der in dem Moment keinen Kuchen essen darf/kann! Immer wenn ich vorgebe, es wäre nicht lecker und mir wäre übel vom Essen, lachte er. Anfangs nur so ein ganz leises Schnauben und ein breites Grinsen. Nicht selten floss dabei der viele Speichel über. Eine gute Gelegenheit zur Übung für ihn, sich den Mund mit einem Tuch abzuwischen. Wenn er nicht damit rechnet, lacht er auch über eine plötzlich rausgestreckte Zunge. Nach ein bisschen gutem Zureden, streckt er dann die Zunge auch so langsam raus. Wann immer möglich nutze ich seine Wachheit für Unfug und nicht lange, da macht er das auf Zuruf: „Naserümpf“ „böse Augenbraue“ „Grins“ „Augenbraue hoch“ Für mich ist das total cool, ich lache jedes Mal und freue mich riesig darüber, dass er entweder meinen Gesichtsausdruck sehen und imitieren kann oder genau verstanden hat, was ich sage und er das so schnell umsetzen kann. Da er 2014 nicht deutlich sprechen kann, ist diese Reaktionsfähigkeit ein ziemlich gutes Beispiel dafür, dass er trotz Schädel-Hirn-Trauma NICHT extrem matschbirnig ist. Oft bespreche ich dann mit ihm, den "Trick" später auch Mama vorzuführen, wenn sie dann wieder zurück in den Raum kommt. Manchmal klappt das, manchmal nicht. Es kommt auf die Dauer des Einübens/Erarbeitens und der anschließenden Wartezeit an. Je nachdem wie anstrengend das war, schläft er beim Warten ein. Dabei ist ein Nickerchen nach einer Aktiv-Phase durchaus wichtig. So wird das Gelernte im Gehirn gespeichert. Ich kann mich noch genau erinnern, wie im Herbst zum ersten Mal ziemlich viele Familien-mitglieder bei uns zu Besuch waren – zum Teil auch Toni seit dem Unfall das erste Mal wiedersahen. Da war das ganze Wohnzimmer voll und er grinste breit. Da rief ich ihm das Kommando „böse Augenbraue“ zu und er demonstrierte vor versammelter Mannschaft seine Macht über die eigenen Augenbrauen. :-) Abschließend möchte ich dazu noch sagen, dass ich da lange „naserümpf“ rufen kann und nichts passiert, wenn er keine Lust dazu hat. Es klingt nur ein wenig nach „abrichten“ – ist vielmehr ein gemeinsames Training. Solange er sich ab und zu auf dieses Niveau einlassen kann, über blöde Grimassen oder Witze schmunzelt und selbst Grimassen zieht, ist mit dem Shunt (Hirndruck) alles in Ordnung! Gerade an eher müden Tagen käme bei andauernder Dumpfheit sonst bei uns Sorge auf. <2015>
Der Tag von Mama & Toni beginnt ruhig und es kann auf ihn eingegangen werden, sofern nicht gleich früh am Vormittag eine Therapiestunde angesetzt ist. So kann er entscheiden, wann er aufstehen möchte. Pflege am Morgen Zweimal in der Woche ist Dusch-Tag. An den anderen fünf Tagen ist die Morgenhygiene zweigeteilt: Im Bett wird seine untere Körperhälfte gewaschen und angezogen. Dabei kann er aktiv mitmachen. Noch im Bett wird die PEG gepflegt und das Pflaster zur Befestigung frisch geklebt. Anschließend folgt der Transfer in den Rollstuhl. Dazu rollt er sich auf eine Seite, das Liftertuch wird unter ihn gelegt, er rollt auf die andere Seite und wenn es richtig ausgebreitet ist, wieder auf den Rücken. Mit dem Deckenlifter, dessen Tasten (auf/ab) er selbst bedient, setzt ihn Mama in den Rollstuhl und fährt Toni im Bad ans Waschbecken. Dort wird das Schlafshirt ausgezogen und Toni wäscht sich seine Hände über dem Wasch-becken. Weil er nicht entspannt nach vorn gelehnt unter den Wasserhahn kommt, haben wir eine Handbrause installiert. So kann er die Seife unangestrengt abspülen. Das Händewaschen macht er genauso ausführlich wie vor dem Unfall und dabei ist auch die linke, noch etwas bewegungsgehemmte Hand aktiv. Nach dem gewissenhaften Abtrocknen jeder Hand und zwischen allen Fingern geht es weiter: Mit einem Waschlappen wäscht er sich das Gesicht. Von ganz links bis ganz rechts, von oben bis unten. Das dauert zwar eine Weile, aber er scheint es richtig zu genießen, sich selbst so waschen zu können. Zweieinhalb Jahre lang fuhr täglich jemand mit einem Waschlappen durch sein Gesicht. Das hat er sich vor ein paar Monaten wieder zurückerobert! Er wäscht sich unter den Armen und trocknet sich ab. Dann reicht ihm Mama den Deostick, den er in eine Hand nimmt und den Deckel mit der anderen aufschraubt. Er deodoriert sich selbst, wechselt die Hände (meist muss man der linken Hand bei der Achsel rechts etwas helfen, damit auch überall was hinkommt) und schraubt den Deckel wieder drauf. Die Haare bürstet Toni sich ebenfalls selbst und seelenruhig. Sobald er damit fertig ist, kümmert sich Mama um die Tracheostoma Pflege. Auswechseln der Schlitzkompressen und dazwischen die Haut um den Patzhalter herum mit Stomaöl pflegen. Es folgt das Anziehen von Unterhemd und Oberteil und er kann ins Wohnzimmer gefahren werden. Vom Beginn der aktivierenden Pflege im Bett bis jetzt sind dann etwa 45 – 60 Minuten vergangen. Frühstück Dort am Esstisch sitzt er so zwischen halb zehn und elf (je nach Therapie) und isst sein Frühstück. Manchmal fragt er „Wo bleibt mein Kaba?“ oder er möchte Kaffee – total untypisch für ihn. Vor dem Unfall mochte er nie Kaffee. Getränke werden angedickt, mit dem Teelöffel gereicht oder er trinkt mit einem Trinkhalm. Mal mehr, mal weniger. Er stellt das Geschirr weg, wenn er nicht mehr essen möchte. Dabei hustet er manchmal und soll danach sprechen, damit die Stimmlippen wieder frei sind. Gestaltung des Tages / Aktivitäten Oft folgt nach dem Frühstück eine Ruhephase vor der nächsten Therapie oder Aktiv-Phase. Wird er wieder wach, bieten wir ihm Verschiedenes an und er wählt je nach Lust und Laune davon etwas aus. Mögliche Aktivitäten sind Spaziergänge in die Stadt mit dem E-Rolli oder zum Einkaufen in den Supermarkt. Zu Hause blättert er Kataloge und Prospekte durch, liest Zeitung oder eingetroffene Post. Wir machen Spiele mit ihm
Außerdem trainieren wir mehrmals täglich sein Gedächtnis – stellen Kopfrechenaufgaben oder versuchen das Alphabet mit Tieren, Städten, Ländern, Namen oder Nahrungsmitteln gemeinsam mit ihm aufzusagen. Aus den ihm angebotenen Aktivitäten wählt er frei. Manchmal wird durch eine Äußerung (z.B.: „Ich brauche meinen Führerschein“) von ihm deutlich, dass er nicht ganz in unserer Gegenwart ist. Geduldig führt Mama ihn dann durch seine Vergangenheit, er beantwortet Fragen zu seinem Alter, der Arbeitsstelle, dem Wohnort. Sie erklärt ihm dann, dass er einen Unfall hatte und derzeit im Rollstuhl sitzt, wir ein neues Auto haben und in einem anderen Ort wohnen, weil eine barrierefreie Wohnung unerlässlich ist. Welche Verletzungen er hat, kann er sagen und auch, warum es dazu kam. Auf die Frage, ob das Leben so – ohne Arbeit und mit Pflege zu Hause – schlimm für ihn ist, antwortet er kopfschüttelnd mit „Nein“. Wenn er eine gute Nacht hatte, ist er in seinen Aktiv-Phasen durchaus sehr ausdauernd. Meist folgt danach eine „verarbeitende Ruhepause“, wenn er mag auch im Wohnzimmer in der Lagerungsinsel liegend. Wir bieten auch immer wieder an, Physio-Übungen zu machen oder aufzustehen. Von uns beiden gestützt oder am Geh-Wagen durch den Flur bis in die Küche zu gehen. Einzig beim Gehen ist er ungeduldig und unzufrieden über die noch geringe Muskelkraft in den Beinen. Deshalb wird er einmal am Tag zum Fahrradfahren ans „Motomed“ gesetzt. Da kann er selbst treten, inzwischen auch schon mit höherer Belastungsstufe, um die Beinmuskulatur zu stärken. Danach kommen die Arme dran. Den linken Arm kann er nicht ganz strecken und hält ihn meist sehr nah und stark angewinkelt am Körper. Beim Kurbeln kann er sich auch mit dem linken Arm auf die Bewegung einlassen und meist auch den Kopf schön aufrecht halten. Erneut folgt dann eine kurze Ruhephase. Insbesondere beim Gehen oder Stehen ist Toni seine Zufriedenheit über das erreichte Ziel anzusehen. Tonis eigen-motivierte Aktiv-Phasen Inzwischen kann er selbst sagen, was er tun möchte. Manchmal fragt er nach einem Stift und Papier und versucht lesbar zu schreiben. Oder er fragt nach einem Schraubenzieher und dreht dann ca. 30 Minuten lang Schrauben irgendwo raus/rein. Er holt sich auch immer mal wieder ein Fotoalbum und blättert durch die Vergangenheit. Dabei spricht Mama mit ihm darüber. Sie fragt immer wieder nach, wer zu sehen ist oder was für eine Begebenheit das war. Er erinnert sich meist daran oder hört aufmerksam zu, wenn sie davon erzählt. Manchmal bewegt er auch seinen Rollstuhl unaufgefordert selbst durch den Raum, um das Radio einzuschalten. Einmal am Tag (mindestens) legt er die Kissen unter seinen Armen beiseite und zieht die Decke von seinen Beinen weg. Das Rascheln der Kissen hören wir immer – nicht selten gerade dann, wenn man selbst sich eben erst für einen Moment hingelegt hat ;-)! Auf die Frage „Was möchtest Du?“ kommt prompt „Ich geh jetzt aufs Klo!“. Ihn umzusetzen vom Rollstuhl auf das WC ist aufwändig und anstrengend. Vor allem, wenn es dann (wie derzeit noch) einfach nicht mit dem gewünschten Ergebnis endet. Aber wir fahren ihn hin, er hebt das Bein mit dem Beutel hoch und wir leeren direkt diesen in die Toilette. Mit der Fernbedienung für dieses Spezial-WC kann Toni dann selbst spülen. Ein Kompromiss – solange bis die Rumpfstabilität besser und die Fähigkeit zu spüren und noch zu halten, bzw. im richtigen Moment zu lassen - mehr trainiert werden konnte. Hier mal ein Versuch, den Unterschied von Kanüle und Platzhalter visuell deutlich zu machen: Mehr über Tonis Entwicklungen mit der gefensterten Kanüle / bzw. Platzhalter folgt demnächst.
Bis dahin: Gutes Neues Jahr! Da fragt jemand nach, wie es Toni inzwischen geht. Ich spreche von Fortschritten, die enorm sind und uns freuen und überraschen. Die nächste Frage kann dann sein: „Ja, wann geht er dann wieder arbeiten?“
Bei Toni ist das anders. Aber wie genau? Heute also ein Versuch, das mal umfassend darzustellen: Physisch: Toni sitzt im Rollstuhl, weil seine Muskulatur nach der langen Wach-Koma-Phase erst langsam wieder aufgebaut werden muss. Er hat aber keine dauerhafte Lähmung. Eine lange Zeit war in seiner linken Körperhälfte ein starker Tonus, eine Krampfhaltung des Arms und auch des Beines. Die kann er inzwischen mäßig gut selbst auflockern. Doch wenn es ihm schlecht geht, er gähnt oder hustet kehrt der Tonus verstärkt in den linken Arm zurück. Noch immer ist die linke Körperseite seine stärker-betroffene Seite. Bei Hand und Arm ist das sehr deutlich. Die Rumpfhaltung ist asymmetrisch linkes etwas eingeknickt. Auch bei den Beinen spürt man, dass er links noch schwächer ist als auf der anderen Seite. Er trainiert den linken Arm in der Ergotherapie, die Rumpfmuskulatur in der Physiotherapie. Vor etwa einem Jahr wollte er plötzlich aufstehen. Seitdem trainieren wir das Stehen und Gehen auch von Zeit zu Zeit. Wiedererwacht: In Toni Fall würde ich nicht sagen, dass er „wieder aufgewacht“ ist. Dabei stellt man sich vor, wie wir morgens dem Wecker eins draufhauen, so langsam wieder alle Bewusstseins-Persönlichkeits-Stücke zusammensetzen, uns räkeln und anfangen, den Tag im Geiste durchzugehen. So ist er nicht aufgewacht. Die Wachkoma-Phase von Toni ging nach einigen Monaten in das von Ärzten diagnostizierte Apallische Syndrom über. Ich persönlich hatte oft auch den Eindruck, dass er möglicherweise sogar an dem „Locked in“-Syndrom leidet. Das mag zwar meine Einbildung sein, doch ich war früh überzeugt, dass er uns hört, versteht und erkennt. Nur war es ihm nicht möglich, sich mitzuteilen. Selbstverständlich nicht gleich durch Worte, aber auch nicht durch Gesten, kleine Augenbewegungen oder Ähnliches. Es dauerte lange, bis er das konnte. Nach dem „Nicken-mit-den-Augen“ kam langsam Leben in die rechte Hand. Er kehrte in seinen Körper zurück, Stück für Stück (und damit meine ich Millimeter für Millimeter) und über einen langen Zeitraum hinweg! Der Beginn war die rechte Hand. Inzwischen bewegt er sich mehr. Auch nachts im Bett, daher muss er nachts nicht mehr zwingend alle zwei bis drei Stunden gelagert werden. Während des langsamen Aufwachens sagte man uns in Allensbach, dass es besser sei, ihn nicht durch Besuchermassen zu überfordern. Es reagierte auf Mama und mich, wohl auf die bekannten Stimmen. Auch heute noch ist es ihm manchmal offenbar am liebsten, er hört unseren Gesprächen zu ohne daran teilnehmen zu müssen. Dabei ist er oft tiefenentspannt und schläft häufig ein. Die Zeiträume in denen er ganz da ist, aufmerksam im Hier und Jetzt, teilnimmt am Geschehen und vielleicht auch mal über Situationskomik lacht, wurden im Laufe der Jahre länger. Von wenigen Minuten am Tag auf mehrere Phasen verteilt bis zu heute mehrere Stunden am Stück. Je nach Tagesform variiert das natürlich. Sein Kurzzeitgedächtnis ist definitiv beeinträchtigt. Er erinnert sich selten daran, was gestern oder vor ein paar Stunden war. An seine Vergangenheit kann er sich hingegen sehr gut erinnern. Er erkennt auch Freunde und Verwandtschaft ohne Probleme. Gespräche mit Toni zu führen ist in der Regel ein Frage-Antwort-Spiel und geht häufig von uns aus. Wenn er sich mal zu Wort meldet, was natürlich auch vorkommt, dann möchte er entweder etwas verändern (Radio ausschalten, anderen Fernsehsender einstellen, ins Bett oder spazieren gehen) – konkrete Dinge eben. Oder er fängt an zu reden aus einer seiner „Innen-Reisen“ heraus. Beispielsweise fordert er Mama auf, den Monitor abzuklemmen oder die kleinen, schwarzen Magnetkontakte holen. Folglich ist er gerade auf irgendeiner Baustelle und ziemlich beschäftigt. Ein anderes Beispiel: Wenn er eine Zeit ferngesehen hat, kommt es häufig vor, dass er sich umdreht um uns dann zu verkünden: „Ich fahr jetzt nach Hause!" - "Wo ist das?" - "In Herbertingen!“ Das mit dem Schädel-Hirn-Trauma und seinen Fähigkeiten oder Einschränkungen ist wirklich nicht leicht zu erklären. Er ist – wenn er richtig da ist – immer noch schneller im Kopfrechnen als ich. Rommée spielen wir gern und er kann es so gut wie früher. Nur hält er die Karten nicht in der Hand, sondern steckt sie vor sich in einen Kartenbogen und das dauert eben etwas länger. Aber zu spielen ist dennoch möglich, so wie früher. Aber einem Gespräch über längere Zeit zu folgen, strengt ihn sehr an. Da nimmt er sich dann einfach raus, driftet irgendwie weg, ist in sich und schließt die Augen. Ihn von da zurückholen ist inzwischen immer möglich und er weiß dann auch meist, worum es geht oder kann Antwort geben, wenn er gefragt wird. Also hingegen meiner Befürchtung nach der Internetrecherche über Schädel-Hirn-Trauma-Patienten ist er vom Wesen und seiner Persönlichkeit unverändert. Das hätte auch ganz anders sein können: Dass er keinen mehr kennt, sich nicht an seine Vergangenheit erinnert, schnell wütend und aufbrausend ist, nichts mehr von seinem Charakter erkennbar ist. Mit all dem mussten wir rechnen. Deshalb sind wir so dankbar! Er ist trotz aller Veränderungen unverändert – wenn ihr versteht, was ich sagen möchte. Er hat große Fortschritte gemacht, mit denen niemand gerechnet hat und die im Grunde unmöglich oder zumindest unwahrscheinlich scheinen. Für uns ist das schon unglaublich viel! Jeder Arzt ist verwundert. Tonis Entwicklung ist Wunder-voll und seinem Ehrgeiz zu verdanken. Mir kamen die Tränen, als ich zum ersten Mal nach Jahren seine Stimme wieder hören konnte. Jedes Mal, wenn er meinen Namen sagt, bin ich gerührt und freue mich. Vor ein paar Monaten las Mama irgendetwas und hat nicht gesehen, dass er sich zu ihr wandte und den rechten Zeigefinger hob, um ihre Aufmerksamkeit zu bekommen. Ich saß dabei und wartete einfach ab. Er schluckte, holte Luft und sagte „Elfriede?“ – und Mama war völlig aus dem Häuschen. Wie elektrisiert und total begeistert sprang sie auf – das war richtig schön. Vor allem, weil er lächelte und sich über die Reaktion freute, die er durchs Sprechen ausgelöst hat. Ja, er macht Fortschritte. Nach der langen Zeit, in der auf jeden Fortschritt ein oder zwei Rückschläge folgten, sind wir froh, wenn alles so bleibt wie es jetzt ist. Er ist Toni. Aber eben die Version nach dem Unfall. Er kann und wird nie mehr so sein, wie davor. Das erwarten wir auch nicht. Bei seinen Zielen unterstützen wir ihn, trainieren das Gehen und Stehen, üben das Sprechen und Essen. Wir genießen die Zeit mit ihm. Er weiß, was passiert ist – zwar erinnert er sich nicht daran, aber er weiß, woher er die Narben auf dem Kopf hat und warum. Mama fragte ihn vor zwei Tagen, ob das Leben jetzt ganz schlimm für ihn ist und er antwortete mit einem Kopfschütteln. Wir sind wirklich zufrieden mit der aktuellen Ausgabe von ihm! P.S.: Frohe Weihnachten! <2015>
Was zu "Tracheostoma" alles gesagt werden sollte, ist ziemlich komplex. Nähern wir uns dem Thema also in kleinen Schritten und kompakten Abschnitten. Heute: Der Zustand jetzt: Derzeit ist sein chirurgisch angelegtes Tracheostoma mit einem Platzhalter verschlossen. Dieser hält den Zugang zur Luftröhre noch offen, was im Bedarfsfall ein Absaugen ermöglicht. Das ist dann nötig, wenn er Sekret oder Speichel nicht selbst oder richtig abhusten kann. Vor einigen Tagen war das tatsächlich mal wieder soweit. Eine ganz lange Phase benötigte er diese Unterstützung nicht mehr. Das ging schon so lange, dass Mama sogar das Gerät eingepackt und verstaut hat, weil es nur rumstand und einstaubte. Im Unterschied zu Trachealkanülen dringt ein Platzhalter nur ganz gering in die Luftröhre (Trachea) ein. Der Übergang wird mit einem vorgeformten Rand, der sich von innen an die Luftröhre schmiegt fixiert. So kann nichts abrutschen. Ein Fixierungsband außen um den Nacken ist nicht mehr notwendig. Außen steht der Platzhalter etwas hervor, allerdings nicht mehr so weit wie früher die Kanüle samt Aufsatz (Sprechventil oder feuchte Nase). Diesen Platzhalter hat Toni bekommen, weil er die Kost meist zuverlässig gut (=richtig) geschluckt hat. Falls doch mal was „in den falschen Hals“ kam, hat er es immer hochgehustet. Inzwischen spürt er es sehr schnell, wenn da was schiefläuft. Fakt Nr. 1: Die Basis ist der kräftige und zuverlässige Hustenstoß! Mit dem Platzhalter atmet er dauernd über die oberen Atemwege, also Mund/Nase, kann sprechen, je nach Tagesform zusätzlich zur Sondenkost auch zum Genuss essen. Er isst breiige Konsistenzen (Pudding & Apfelmus, Kartoffelbrei mit Spinat und Eigelb, Hefezopf in Kaba getunkt, Marmeladenbrot ohne Rand). Seit er vor einem Jahr seine Zähne bekommen hat, ist vieles leichter geworden. Zu schlucken fällt leichter, wenn die Zunge innen an die Zähne anstoßen kann. Im Übrigen ist das Sprechen damit auch einfacher und er ist besser verständlich. (Ganz zu schweigen vom ästhetischen Eindruck!) Tonis Schluckreflex ist ja gestört, deshalb muss er durch das mühsame Schlucktraining hindurch. Dabei hilft natürlich, wenn er auch kauen kann. Vor allem aber muss er sich konzentrieren, wahrnehmen wo im Mund die Nahrung ist und dann bewusst schlucken, wodurch auch der Atem kurz unterbrochen wird. Am besten wenn er den Blick auf seine Knie richtet. Für die selbständige Nahrungsaufnahme gibt es bei uns feste Regeln: Klare Aufgaben für Toni und keine Ablenkung unsererseits während er isst! Das hat sich Toni dank vieler Therapie-Stunden und Mamas aufopferungsvoller Pflege bisher erarbeitet. Er frühstückt täglich. Manchmal stellt ihm Mama ein Glöckcken daneben und räumt währenddessen irgendwas auf. Wenn er sie braucht oder fertig ist, klingelt er einfach. Selbstverständlich zieht er sich greifbare Teller zu sich her und beginnt zu essen, wenn er das möchte. Ganz egal, ob das Teller auf einem Restauranttisch oder bei Familie/Freunden im Wohnzimmer vor ihm steht. Völlig egal, ob da Familie oder Fremde hinschauen - er genießt die Erdbeertörtchen oder Maultaschen mit Kartoffelsalat! Diese Selbstverständlichkeit ist beeindruckend - vor allem, weil wir davor über so lange Zeit beim gemeinsamen Essen spürten, dass er davon ausgeschlossen ist. Ein Mensch mit Tracheostoma fühlt sich in sehr vielen Situationen ausgegrenzt. Ich freue mich für Toni, dass er sich langsam davon freimachen kann! |
Kategorien
Alle
Archive
August 2020
AutorIn den ersten dreieinhalb Jahren nach dem Unfall fast immer mit dabei |